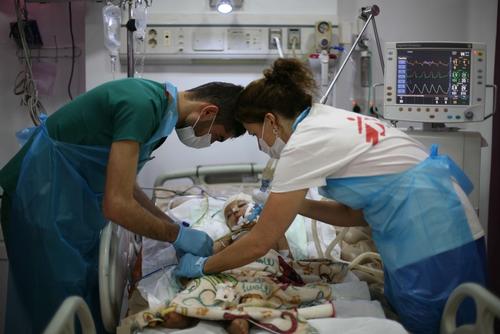
لماذا لم تنجح الأدوات التي يفترض بها إحداث تغيير جذريّ؟
أعلنت السلطات في جمهورية الكونغو الديمقراطية في شهر أغسطس/آب من عام 2018 عن تفشي فيروس إيبولا الذي أضحى واحداً من أكبر فاشيات الفيروس في تاريخ البلاد. فقد انتشر الوباء بين سكان إقليمي شمال كيفو وإيتوري اللذين كانا قد تضررا بشدة في الأساس نتيجةً لعقود طويلة من النزاع المسلح.
وقد بدت استعداداتنا هذه المرة أفضل ممّا كانت عليه خلال فاشيات إيبولا السابقة، فقد كنّا مسلّحين بأدواتٍ من شأنها أن ’تحدث تغييراً جذرياً‘ وقد تهيئ نهايةً سريعة لتفشي الفيروس. وتضمنت هذه الأدوات التي ربما تحدد مُدّة ومَدَى انتشار تفشي الفيروس لقاحين وعقارين علاجيين، وقد كان لدينا منذ البداية لقاحٌ أُثبتت نجاعته. وشاركنا خلال تفشي الوباء في دراسة سريرية لتحديد مدى نجاعة العقارين الجديدين في علاج المرض، كما اختبرنا قدرة اللقاح الجديد الآخر على التقليل من انتقال العدوى. لكن ورغم الفعالية المثبتة لتلك الأدوات الجديدة إلا أننا شهدنا وفاة اثنين من أصل كل ثلاثة مرضى مصابين بالفيروس، علماً أن الوباء استمر في الانتشار لأكثر من 18 شهراً.
كان يفترض بنا أن نقلّل من عدد الوفيات وعدد الحالات الجديدة، خصوصاً وأننا كنا نمتلك بين أيدينا موارد واعدة، لكن هذا لم يحدث. فقد أغفل القائمون على الاستجابة للوباء المرضى الذين لم يحصلوا على الرعاية. إذ كانت أكثر من نصف الوفيات الناجمة عن إيبولا في مرحلة ما من تفشي المرض تحدث على المستوى المجتمعي، أي أن هؤلاء الناس لم يصلوا قطّ إلى مراكز مكافحة إيبولا. أما أولئك الذين نجحوا في الوصول إليها فقد وصلوا متأخرين جداً، أي عندما تقلّ جداً احتمالات نجاح العلاج للحؤول دون الوفاة.
لماذا لم تحقق تلك الأدوات التي يفترض بها إحداث تغيير جذري نتائج أفضل؟
لم تكن الرعاية التي تبنّتها عملية الاستجابة تلبّي دائماً احتياجات المرضى، بمن فيهم أولئك الذين ليسوا مصابين بفيروس إيبولا. وبالتالي فإن الفشل في كسب ثقة المجتمع جعل من عملية الاستجابة فعلاً عدائياً في نظر الناس. فقد كان القائمون على الاستجابة في معظم الأحيان يقدمون الرعاية للمرضى في عزلة، أي بعيداً عن أسرهم ومجتمعاتهم. وبما أن الناس اعتبروا معدلات الوفيات بين المرضى في مراكز مكافحة إيبولا مرتفعة، فقد رأى كثيرون منهم بأن الرعاية الصحية المقترحة ليست مطمئنة بما يكفي ولم تقدم ما فيه الكفاية.
يشار إلى أن إيبولا غالباً ما لا يأتي على رأس الأولويات الصحية في إقليمي شمال كيفو وإيتوري، فأهالي هذين الإقليمين يواجهون أمراضاً أخرى تهدّد حياتهم كالحصبة والملاريا وسوء التغذية، إلى جانب الإنهاك الذي يعاني منه النظام الصحي المتضرر بالنزاع المسلح المستمر. كما تركزت عملية الاستجابة بمجملها حول تفشي إيبولا بدلاً من أن تركز على الاحتياجات الصحية للمرضى ومجتمعاتهم. إضافةً إلى أنها استحوذت على الكثير من الموارد القليلة أساساً التي تتوفر في هذا النظام الصحي الهش، لتحرم الكثير من الناس الذين يعانون أمراضاً خطيرة من الرعاية التي يحتاجون إليها حاجةً ماسة. وهكذا فإن الفشل في التركيز على استجابة محلية وتوفير رعاية تناسب كل مريض في كل نقطة من نقاط تفشي المرض، جعل أطباء بلا حدود وغيرها من المنظمات التي تكافح المرض غير قادرة على كسب ثقة المجتمعات وقبولها.
هذا ويعتبر تحصين الناس للحؤول دون استمرار انتشار العدوى وسيلةً مهمّة لتقليل عدد المصابين بالفيروس. وقد ركزت استراتيجية الاستجابة في جمهورية الكونغو الديمقراطية على تحصين المخالطين للمرضى الذين تأكدت إصابتهم بالفيروس وكذلك المخالطين لهؤلاء. ورغم فعالية اللقاح، إلا أنه ثبتت صعوبة كشف المخالطين على أرض الواقع، مما قلل عدد الناس المؤهلين للقاح وبالتالي حدّ من فعالية هذه الاستراتيجية الموجهة التي تستهدف تحصين أشخاص معينين. كما أن محدودية إمدادات اللقاح أثرت على تطبيق الاسترايتيجة، في حين أن غياب التراخيص زاد من الوقت اللازم لتحصين الناس. وبالإجمال فإن استراتيجية التحصين المتبعة لم تحُل دون انتشار الفيروس بالسرعة المطلوبة. علماً أن منظمة أطباء بلا حدود ركزت في البداية على تحصين عمال الخطوط الأمامية، لكن استمرار تفشي الفيروس دفعنا إلى تبني استراتيجية هدفها الوصول إلى عدد أكبر من الناس، كما أننا شاركنا في اختبار لقاح آخر.
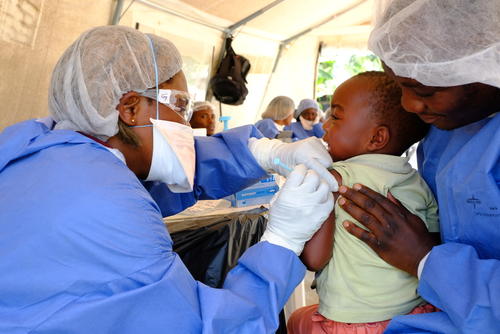
كيف عسانا أن نتصدى لمثل هذه المشاكل في المستقبل؟
كي نحقّق أقصى استفادة من أدوات جديدة قادرة على ’إحداث تغيير جذري‘ عند تفشي مرضٍ ما، فلا بد من تعزيز دور المجتمع في اتخاذ القرارات بالإضافة إلى التعبئة الاجتماعية. ولنحقق هذا لا بد أن يرى المرضى ومجتمعاتهم فوائد الاستجابة رؤية واضحة.
وقد بدأنا نبتعد تدريجياً عن المقاربات التي تركز على إيبولا لنركز بدلاً منها على الاحتياجات الكلية للمجتمعات. وهذا يشمل إلغاء مركزية فرز مرضى إيبولا وإدراج هذه المهمة في مرافق أطباء بلا حدود القائمة بحيث نقدم الرعاية لجميع المرضى سواء أكانوا مصابين بإيبولا أم لا، وكي تكون هذه الرعاية أقرب إلى الناس، دون أن ننسى تعزيز أنشطة التوعية والأنشطة الخارجية التي تسمح للمرضى بطلب المساعدة قبل أن يفوت الأوان.
علينا أيضاً تعديل العلاج كي يناسب احتياجات كل مريض بدلاً من معالجتهم جميعاً بالطريقة ذاتها. إذ يمكن رعاية بعض المرضى في بيوتهم، في حين يمكن علاج آخرين في وحدات صحية صغيرة أقرب إلى أماكن سكنهم. أما أولئك المعرضين لخطر العدوى فقد تفيدهم المعالجات الوقائية المخصصة للمرحلة التي تسبق التعرض للعدوى، فيما قد يضطر آخرون إلى زيارة المراكز الصحية بصورة منتظمة.
أما للوقاية خلال تفشي الوباء، فعلينا أن نُسهّل عملية تطوير واختبار لقاحات أخرى وأن ننوّع استراتيجيات التحصين ونعدلها كي تناسب السياق الذي نعمل فيه وتُلبّي توقّعات الناس. إذ ينبغي أن تكون سهلة التطبيق في سياق الفاشيّات وأن تكون إجراءات ترخيصها سريعة إن اقتضى الأمر، فيما ينبغي على استراتيجيات التحصين أن تسهّل حصول أولئك الذين يحتاجون للقاحات عليها. كما ينبغي ألا ننظر إلى استراتيجات الاستجابة الطبية من منظور فردي وذلك كي نحسن استجابتنا لفاشيات إيبولا في المستقبل. وهنا تبرز المقاربات التي تركز على المرضى وآليات تعزيز دور المجتمع في عملية اتخاذ القرار على أنها الأدوات الفعلية القادرة على إحداث تغييرات جذرية.