بين عام 2018 ومطلع عام 2020، شهد الجزء الشرقي من جمهورية الكونغو الديمقراطية التفشي العاشر للإيبولا واستمرت دائرة هذا التفشي بالتوسّع حتى أضحى الأكبر في تاريخ البلاد. ولكن التفشي الحادي عشر الحاصل اليوم في مقاطعة إكواتور غربي البلاد، يبدو مختلفًا تمامًا عن سلفه: فهو يتقدم بوتيرة بطيئة وينحصر بمجموعات صغيرة من حالات الإصابة في المناطق النائية ويعزى إليه معدل وفيات منخفض نسبيًا. فكيف تطورت الاستجابة الطبية؟ وكيف يمكن الاستفادة من تجارب التفشيات السابقة؟
قائد فريق أطباء بلا حدود المعني بالاستجابة للإيبولا غايغي مانانغاما يصف الوضع في هذه المقابلة عقب زيارته مقاطعة إكواتور.
ما هو الوضع الحالي لوباء الإيبولا في مقاطعة إكواتور؟
تم الإعلان عن التفشي الحادي عشر للإيبولا في جمهورية الكونغو الديمقراطية في 1 يونيو/حزيران 2020 وسُجّلت بعد ذلك 130 حالة إصابة بالمرض بالإضافة إلى 55 حالة وفاة. وقعت حالات الإصابة الأولى المُبلغ عنها في مدينة مبانداكا، وهي المركز الإداري لمقاطعة إكواتور، قبل أن تبدأ مجموعات صغيرة من الإصابات في الظهور في المناطق النائية. ومنذ ذلك الحين، ينتشر المرض بوتيرة بطيئة، ولكن التجربة تُبيّن أنه لا يزال بإمكان مجموعات جديدة من الإصابات أن تظهر، ولو أن الوضع يبدو تحت السيطرة.
في الوقت نفسه، نلاحظ أن مستويات العبء الفيروسيالعبء الفيروسي أو الحمل الفيروسي هو وحدة قياس كمية الفيروس الموجودة في الدم، وهو يرتبط بشكلٍ مباشر بشدة العدوى، فكلّما ارتفعت كمية الفيروس في الدم ارتفعت نسبة انتقال الفيروس من المصاب إلى الآخرين. والوفيات أقلّ بكثير مقارنةً بها في تفشي الإيبولا العاشر الذي ضرب شرق البلاد بين عامَي 2018 و2020. لا يزال معدل الوفيات مرتفعًا إذ يبلغ 43% اليوم ولكنه أقلّ من المعدل المسجّل خلال التفشي في مقاطعتَي شمال كيفو وإيتوري والبالغ 67%.
والتفسير المحتمل لذلك هو وجود نوع من المناعة الطبيعية لدى الناس في مقاطعة إكواتور، بما أن المنطقة شهدت تفشيات سابقة لمرض فيروس الإيبولا، كان آخرها في عام 2018. أي بعبارة أخرى، ثمة مستودعات طبيعية للفيروس هناك. فمن الممكن إذًا أن يكون بعض الأشخاص قد سبق وتعرّضوا لمستوى منخفض من الفيروس وأصبحوا محصنين ضدّه بطريقة ما.
هذه مجرد فرضية تستند إلى الملاحظات ويستلزم إجراء المزيد من التحليل لفهم ما يحصل فعلًا. زدّ على ذلك، نستفيد اليوم من التقدّم العلمي المُحرز في السنوات الأخيرة، بما في ذلك قدرتنا على استخدام اللقاحات والإجراءات العلاجية التي أثبتت فعاليتها في التجارب السريرية التي أُجريت خلال التفشي السابق في شمال كيفو.
نستفيد اليوم من التقدّم العلمي المُحرز في السنوات الأخيرة، بما في ذلك قدرتنا على استخدام اللقاحات والإجراءات العلاجية التي أثبتت فعاليتها في التجارب السريرية.غايغي مانانغاما، قائد فريق أطباء بلا حدود المعني بالاستجابة للإيبولا
ما هي الاختلافات الرئيسية بين التفشي العاشر والحادي عشر، وكيف تؤثر على أنشطتنا؟
كان الوباء السابق استثنائيًا من نواحٍ كثيرة، بما فيها تفشيه في منطقة نزاع لم يسبق له أن اجتاحها من قبل. أما التفشي الحالي، فهو مختلف تمامًا.
نحن لا نرى مجموعات كبيرة من حالات الإصابة في المدن، إنما حالات متفرقة لا تشير إلى أي ارتباط فيما بينها؛ فنظرًا مثلًا إلى افتقار المجتمعات للطرق الرئيسية الطويلة، يضطر الأفراد للتنقل على طول الممرات المائية المتعرجة في المنطقة أثناء انتقالهم من قرية صغيرة إلى أخرى. ونتيجةً لذلك، ينتشر المرضى في منطقة شاسعة تضمّ 12 من أصل 17 منطقة صحية في المقاطعة.
ماذا عن الأدوات الجديدة المُستحدثة خلال التفشي الأخير، والتي تشمل أول لقاح ضدّ الإيبولا والعلاجات الجديدة التي تم توفيرها كجزء من التجارب السريرية؟ ما هو الدور الذي تؤدّيه في الاستجابة للتفشي الحالي؟
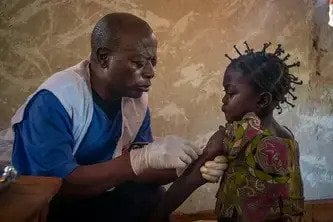
تم استخدام اللقاح في وقت مبكر من التفشي الحالي، ومن المحتمل أنه أدّى دورًا مهمًا في الحد من انتشار الفيروس. تعتمد الاستراتيجية على إعطاء اللقاح للأشخاص الذين احتكوا بشكل مباشر أو غير مباشر بالمرضى، ومع ذلك، غالبًا ما يكون التلقيح للمجتمع بأكمله في المناطق الريفية ذات الكثافة السكانية المنخفضة إجراءً أنسب وأكثر فعالية. فمن شأن ذلك أن يضمن مستوى أعلى من الحماية. وفي ما يخص العلاجات الجديدة، تم أيضًا بعد بعض التأخير طرحها في مراكز العلاج.
اليوم، تسمح هذه الأدوات بإحداث تغيير جذري في النهج المُعتمد. بينما يظل الحد من انتشار فيروس الإيبولا هدفًا مهمًا للغاية للاستجابة، تتركّز الجهود الآن بشكل متزايد على رعاية المرضى وتعافيهم.
في السابق، جلّ ما استطعنا فعله هو عزل المريض وإعطائه الأدوية المعالجة للأعراض مثل الحمى أو الجفاف. وجود إجراءات علاجية في متناول أيدينا الآن يعني أننا قادرون على وضع المريض وجودة الرعاية في موقع الصدارة.
تم إحراز المزيد من التقدّم فيما يخص العلاج الوقائي بعد التعرّض للفيروس؛ ويشمل ذلك إعطاء الأجسام المضادة وحيدة النسيلة للأشخاص الذين يرتفع احتمال إصابتهم بالمرض بعد التعرّض بشدة لخطر الإصابة بالفيروس (على سبيل المثال، من خلال ملامسة دم المريض)، طالما يتم ذلك في غضون 72 ساعة من الحادثة.

تَمثل أحد التحديات الرئيسية في شمال كيفو وإيتوري في رد فعل الناس إزاء وصول فرق الاستجابة. فكيف هي العلاقة الآن مع المجتمع المحلي في مقاطعة إكواتور؟
في شمال شرق جمهورية الكونغو الديمقراطية، عملنا في سياق غير مستقر يهيمن عليه نزاع عنيف للغاية أدّى إلى نشوب توترات سياسية على مدى فترات طويلة من الزمن. لكن في مقاطعة إكواتور، الوضع أكثر هدوءًا.
يمكن أيضًا أن تُعزى العلاقة الجيدة بين موظفي الرعاية الصحية والسكان المحليين إلى النهج الجديد الذي تعتمدته الاستجابة، والقائم على تمكين مراكز علاج الإيبولا الصغرى اللامركزية في مرافق الرعاية الصحية المحلية، والتواجد بالقرب من المرضى والمجتمعات، والاعتماد على العاملين الصحيين المحليين، والحد من استخدام المرافق المركزية الكبيرة والموظفين الأجانب. باختصار، نحن ندعم شبكة الرعاية الصحية المحلية لتحديد المرضى المصابين بالإيبولا وعزلهم ومعالجتهم، مما يقلّل الحاجة إلى وجود نظام موازٍ مخصّص لمكافحة الإيبولا حصراً.
يقوم النهج الجديد الذي تعتمدته الاستجابة على تمكين مراكز علاج الإيبولا الصغرى اللامركزية في مرافق الرعاية الصحية المحلية، والتواجد بالقرب من المرضى والمجتمعات.غايغي مانانغاما، قائد فريق أطباء بلا حدود المعني بالاستجابة للإيبولا
عززنا هذا النهج في مطلع عام 2019 أثناء مواجهة التفشي السابق في الشرق. والآن، يعتمده جميع المعنيين بالاستجابة الطبية، بما في ذلك وزارة الصحة، وينطوي على مزايا عديدة. فمراكز العلاج الكبيرة لا تحظى بتقدير المجتمعات ولا يقبلها المرضى وعائلاتهم بسهولة لأنها مغلقة بإحكام، ولا يمكن اختراقها... وهي بالتالي تثير الخوف. أدّى عدم الفهم والعداء الذي ولّدته هذه المراكز في عامَي 2018 و2019 إلى ردود فعل قاسية، وأحيانًا عنيفة للغاية.
من خلال توفير خيار حصول المرضى على العلاج بالقرب من ديارهم، في مرافق معروفة ومتاحة لعائلاتهم، يكونون بذلك أكثر استعدادًا للتوجّه إلى المرافق في حال ظهور الأعراض عليهم. وإذا كانوا مصابين بالفعل بالإيبولا، فإن تلقي الرعاية في مرحلة مبكرة يزيد أيضًا من فرص شفائهم. بالإضافة إلى ذلك، عندما نشرنا فرقنا المتنقلة، أخذنا في الاعتبار أيضًا الاحتياجات الصحية الأعم للناس غير المرتبطة بالإيبولا، وساهم هذا أيضًا إلى حد كبير في قبول المجتمعات المحلية لفرقنا.
عوضًا عن كونه تهديدًا بيولوجيًا، بدأ هذا الفيروس القاتل أخيرًا يتّخذ شكل مرض خطير للغاية إنما قابل للعلاج، وحتى مرض يمكن الوقاية منه إلى حد ما من خلال التلقيح.