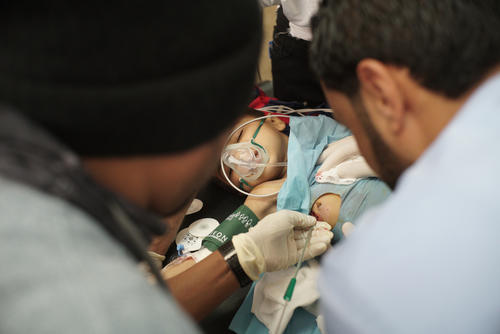
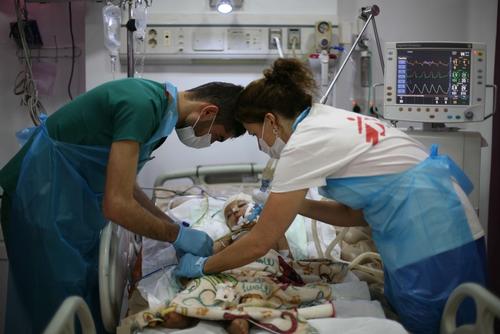
Yuri, Bielorrusia
“Los médicos me dijeron: ‘Es la última oportunidad’”
Yuri, de 38 años de edad, fue el primer paciente que completó el tratamiento de la tuberculosis en el programa que MSF gestiona en Bielorrusia en colaboración con el Ministerio de Salud.
Supo que estaba enfermo en 2013. “Me sentía débil, perdía peso y empecé a tener fiebre. Fui al médico, pensando que era un resfriado”. Tras conocer la verdad, Yuri estaba demasiado asustado como para llamar a la enfermedad por su nombre, preocupado no tanto por su propia salud o su vida como por la reacción de los demás. “Pensé que todo había terminado, que todos se apartarían de mí”.
Cuando MSF inició su programa de tratamiento en 2015, Yuri llevaba ya dos años de lucha contra la enfermedad y le habían diagnosticado la cepa extrarresistente. “Los médicos me dijeron: ‘Esta es la última oportunidad’. Cada vez estaba peor”. Aceptó ingresar en el programa de MSF. “Mejoré de inmediato: no me encontraba mejor, seguía sin apetito, pero las pruebas y las radiografías… Todo el mundo estaba sorprendido. En octubre las pruebas salieron limpias. Todo estaba limpio”.
“En dos años claro que te cansas. ¿Pero qué otra cosa puedes hacer? Si no fuera por el tratamiento, ahora mismo no estaríamos hablando”.

B. M., República Democrática del Congo
Los dos hijos de B. M.*, de 4 y 2 años de edad, ingresaron en las urgencias del hospital general de Masisi con heridas de bala
“Vivimos en un pueblo de Walikale. Una noche entraron unos hombres armados en mi casa, no sé cómo. En cuanto los vi, corrí a por mis hijos y logré enconderme con los dos pequeños debajo de la cama. Mi hijo de 8 años intentó hacer lo mismo, pero le pegaron un tiro. La bala le dio en el pecho y cayó muerto junto a la cama.
Luego comenzaron a disparar contra la cama. Dieron a mis dos hijos. Yo les gritaba: “¡Nos estáis matando!”. Y ellos respondían: “¡Pues muérete!”.
Caminé durante una hora con los niños hasta llegar un puesto de salud y después la ambulancia de MSF nos trasladó al hospital de Masisi. Ahora están un poco mejor. Espero que puedan olvidar lo ocurrido. Hasta ahora no han querido hablar de ello”.
* Nombre ficticio.
Dr. Innocent, República Democrática del Congo
¿Crees que hacerse médico es complicado? Imagina si además vivieras en una zona en conflicto en una de las áreas más peligrosas y remotas de RDC.
Los padres del Dr. Innocent no tenían estudios, pero eso no le impidió tener grandes aspiraciones. Tiene 32 años, es médico y es el primer congoleño que lidera un equipo de emergencia de MSF en Kivu Sur, una de las provincias más inestables del país.

Llegar a ser médico en RDC: el viaje de Innocent
Yasin, Alemania
Un padre con nueve hijos
Desde que huyó de Alepo (Siria) hace cuatro años, él y su familia no han dejado de buscar una existencia pacífica y esto los llevó a salir de su país y cruzar Líbano, Turquía y parte del territorio europeo. En Atenas, un médico de MSF que trató a su esposa por problemas de salud mental le dijo a Yasin que él también necesitaba ayuda. Yasin y su familia viven ahora en el centro de acogida para solicitantes de asilo de Schweinfurt.
“Hoy sé que la salud mental es importante, pero en aquel entonces estaba desgarrado. En Siria la gente cree que las personas que van al psicólogo están locas. Pero me di cuenta de que necesitaba ayuda.
Las conversaciones con los asesores me sientan bien. Ayuda tener a alguien que te escuche. Me gustaría aprender alemán y volver a trabajar de camionero. Pero no me resulta fácil. Últimamente soy muy olvidadizo y me siento confundido”.

Mujer anónima, Libia
“No sé su nombre ni si sigue viva”
“Estaba con un grupo de mujeres en el patio de un centro de detención a unos 60 kilómetros al oeste de Trípoli”, recuerda Guillaume Binet, uno de los pocos fotógrafos que han conseguido entrar en estas instalaciones. “Habían sido interceptadas en el mar por los guardacostas libios cuando intentaban llegar a Europa. Muchas sufrían quemaduras graves en las piernas. El agua del mar había entrado en la patera y había hecho reacción con el combustible filtrado que había en el fondo, donde se sentaban las mujeres. No sé qué fue de la mujer del pañuelo rosa. Pero sin la atención médica que tanto necesitaba, dudo que haya sobrevivido”.

Poppy Makgobatlou, Sudáfrica
“Durante 29 años sufrí abusos físicos y mentales a manos de mi marido”
Me quedé con él porque en nuestra cultura respetamos los deseos de nuestros padres y mi madre sintió que la humillaría si lo dejaba. Entre 2014 y 2015 perdí a mi madre, a mi hermana y a mi hermano, y mi vida se vino abajo: ya no podía enfrentarme a mi hogar, pero no tenía otro lugar adonde ir. En las calles de Boitekong conocí a una trabajadora de salud de MSF llamada Rosina, que me habló de los servicios para víctimas de violencia de género en el centro de atención Kgomotso, en el centro de salud. Pedí prestados 20 rands (1,70 dólares) y fui en taxi. Me asesoraron y después me trasladaron a un refugio para mujeres y niños vulnerables. Ahora me siento más fuerte y estoy preparada para irme del refugio. Si alguna mujer maltratada escucha mi historia, quiero que sepa que yo solía ocultar mis problemas. Pero si no buscas ayuda, puede matarte desde adentro. Acudir a la clínica y hablar con un asesor me salvó la vida”.

Bajtilie Ajmadulova, Ucrania
Bajtilie tiene 73 años y vive en Granitne, un pueblo situado en primera línea del frente del este. Sus hijos y las familias de estos tuvieron que dejar sus casas, después de que fueran dañadas en los bombardeos y se hundieran los tejados.
Con la ayuda de organizaciones de la sociedad civil, están reconstruyendo lentamente sus casas, pero Bajtilie aún duerme vestida con ropa de calle, por temor a que las bombas los obliguen a refugiarse en su oscuro y estrecho sótano.
Después de un intenso bombardeo en 2015, Bajtilie comenzó a perder la voz y ahora apenas susurra. No entiende por qué ha sucedido esto. También tiene hipertensión y, para evitar que su salud se deteriore, recibe asesoramiento médico gratuito y medicamentos del personal médico y de enfermería de una de las clínicas móviles de MSF, que visita el pueblo dos veces por semana.

Arzubai, Uzbekistán
Arzubai, de 24 años, completó un tratamiento de corta duración para TB-MDR en septiembre de 2014 y en la actualidad no presenta síntomas de la enfermedad. Pero todavía recuerda el momento en que se la diagnosticaron.
“No quería creerlo. Prefería ignorar lo que salía en la radiografía, decía que a lo mejor había tragado aire durante la prueba de rayos. Enviaron mi esputo dos veces al laboratorio. Cuando los médicos me confirmaron el diagnóstico, ya no hubo forma de ignorarlo. Los médicos me explicaron que había un tratamiento simplificado, corto, y que yo cumplía con los criterios. Empecé el tratamiento en septiembre de 2013. Me hizo feliz que me lo ofrecieran, porque sabía que algunas personas llevaban dos años de lucha con un tratamiento que les provocaba efectos secundarios y que a otros ya no les quedaban otras opciones de tratamiento. Además, nueve meses no es tanto y pude seguir ayudando a mi familia con las tareas diarias. No me vi obligado a elegir entre mantener a mi familia y curarme”.

Joel*, Zimbabwe
Joel estaba trabajando como limpiador en una empresa en Harare cuando repentinamente sufrió un brote de comportamiento violento. Fue trasladado al hospital e ingresado en la unidad psiquiátrica.
Cuando pudo regresar al trabajo, se dio cuenta de que sus compañeros sabían que había estado ingresado en el pabellón psiquiátrico y empezó a notar que lo trataban con desprecio. Acabó dimitiendo.
“Aún hay mucho estigma en la comunidad y llega incluso a los lugares de trabajo”, afirma. “Cuando veo a personas con enfermedades mentales, me llena de tristeza, porque me doy cuenta de que no recibieron el tipo de ayuda y asistencia que yo sí tuve”.
A pesar de ser soldador, no pudo encontrar trabajo porque nadie quería contratar a una persona con antecedentes de enfermedad mental. Finalmente consiguió un empleo tras ser recomendado por un psiquiatra. El estado de Joel se ha estabilizado gracias a la medicación.
“Me gustaría hacer un llamamiento al Gobierno para que ayude a los pacientes con enfermedades mentales a que puedan comenzar proyectos que generen ingresos –dice–. Si tienen algo que hacer, si están ocupados, no abusarán de las sustancias que pueden provocar una recaída”.
* Nombre ficticio por deseo del paciente.